診断された方へ
私がこの病気と診断された頃は、まだまだ情報が少なく、病名で検索して出てきた情報・SNS・ブログの体験談を参考にして、この病気について学んでいました。
より具体的な情報を求めて、欧米の副腎皮質機能低下症のコミュニティ(実名制・内分泌医と研究者も所属・入会条件あり)にも参加して情報収集を始めたところ、欧米ではエビデンスのある方法を実践しながら、比較的元気に日常を過ごしている人がことを知り、当時の自分にとっては大きな気づきでした。
このサイトでは、そんな経験の中で得た視点も含めて、診断されたばかりの頃に「知りたかったこと」を中心に整理しています。実体験をもとにした私個人の感覚なので、数ある考え方のひとつとして参考にしていただければ幸いです。
日常管理のポイント
副腎皮質機能低下症の管理で迷いやすいポイントを、患者の視点で図解しています。PDF版
私の立ち位置
私はACTH単独欠損症で、他のホルモン欠損や持病はなく、比較的シンプルなタイプの病態です。
私がこの病気をコントロールしていく上で欠かせなかったのは、コートリルの追加や増量だけに頼らないこと、CYPの影響やCBGの影響を理解して、負荷やリスクを避ける視点を持つことでした。参考にした文献の中から、調整や回復に役立った知識の多くは、Vaidya先生の総説(2025)、Hindmarsh教授の専門書(2024)、Husebye先生の総説(2021)に詳しく書かれています。
補充療法の理解とヒント
補充療法の注意点2026年版(2026.03.16)
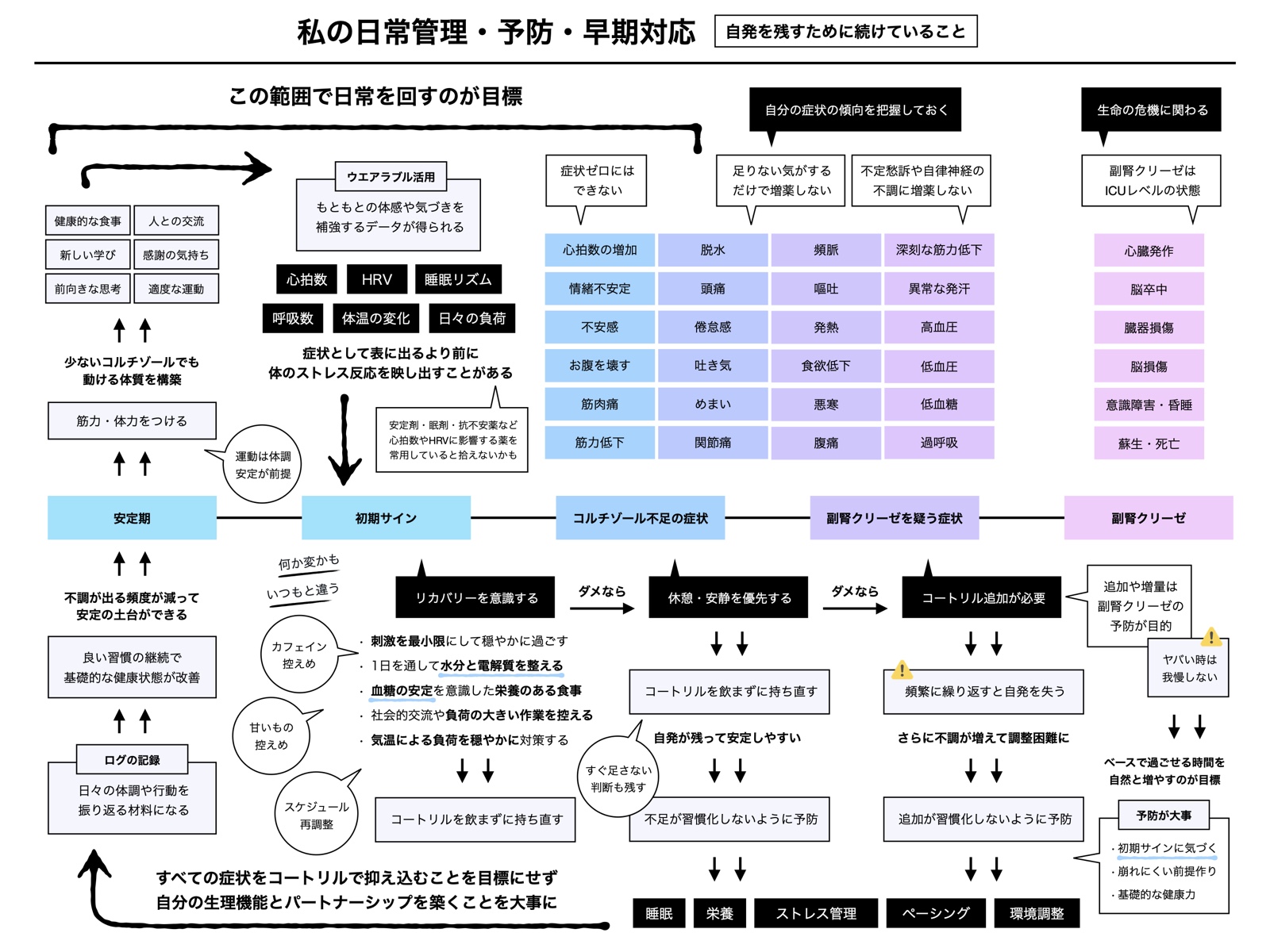
日常の微調整(2026.01.09)
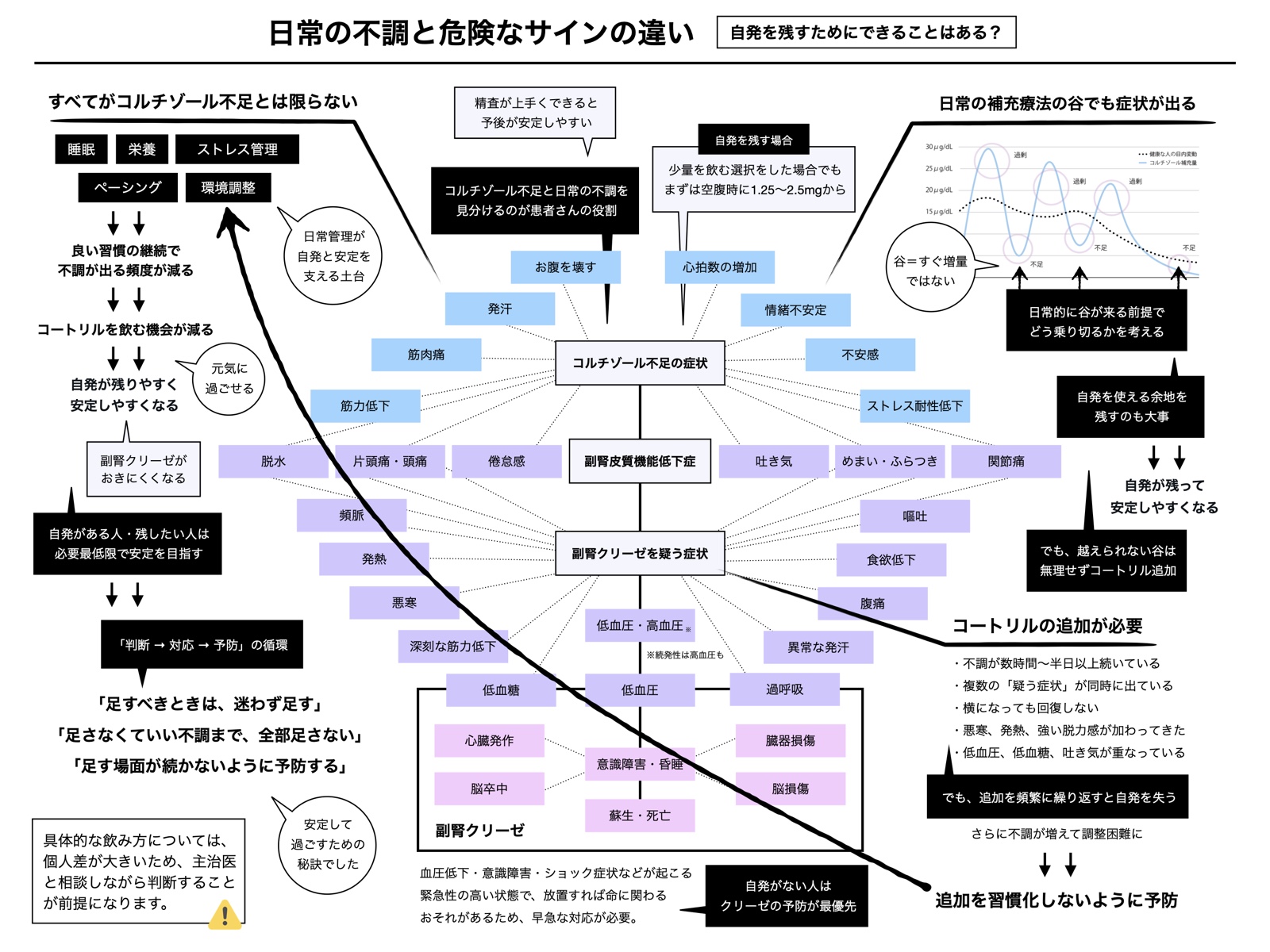
自発機能を残すために(2026.01.04)
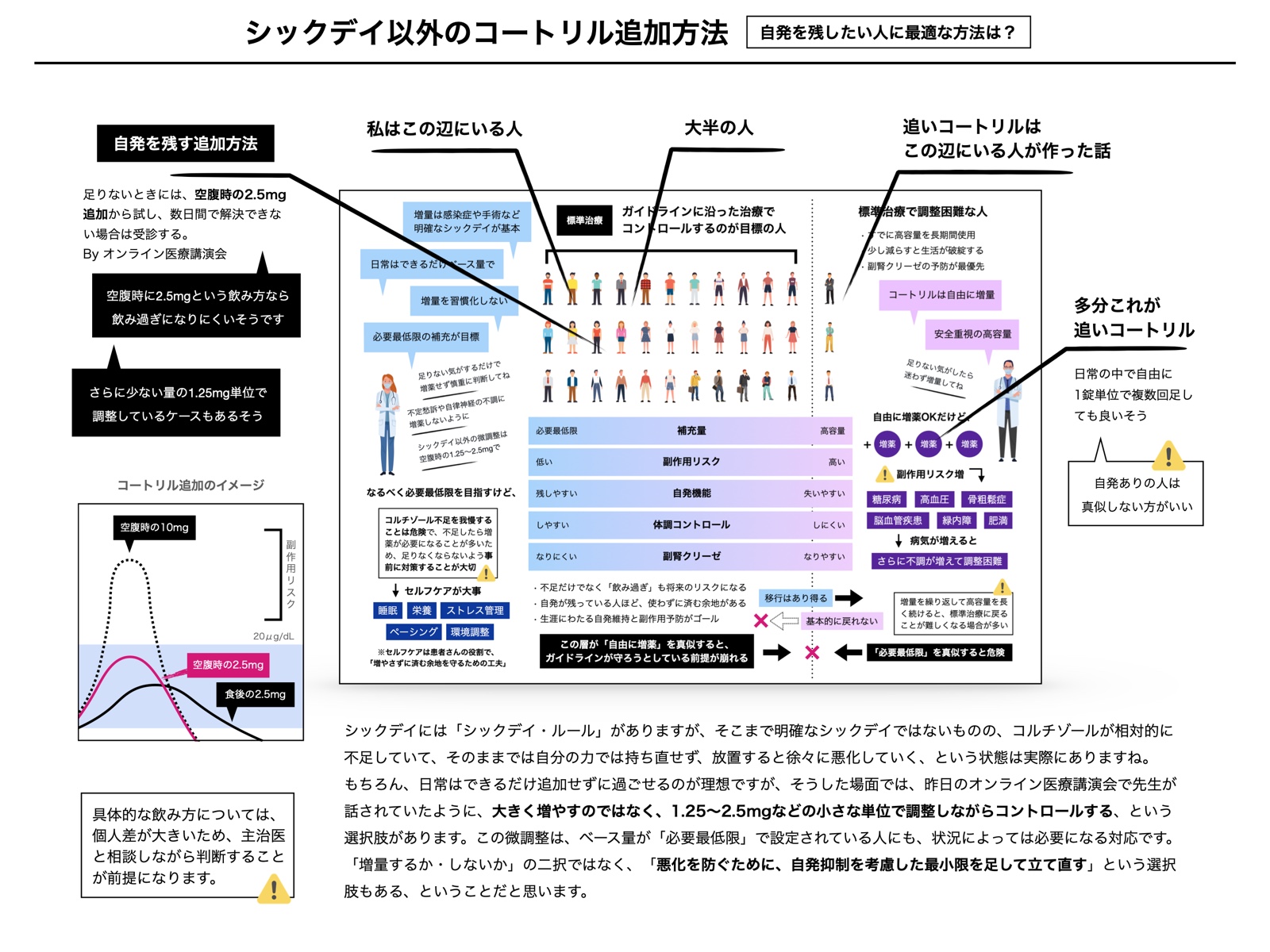
シックデイ以外の追加(2025.12.22)
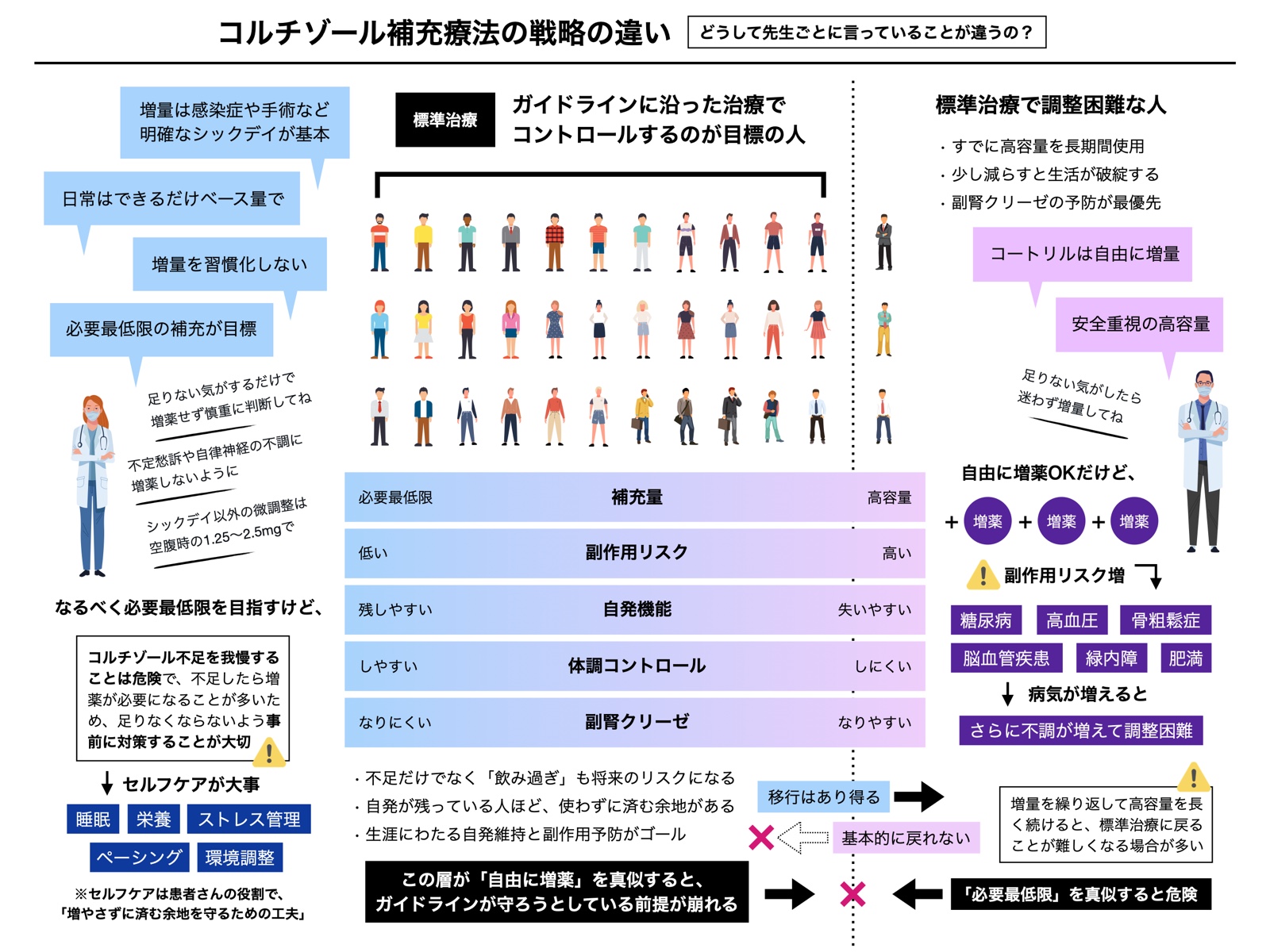
補充療法の戦略の違い(2025.12.20)
ストレスドーズの現実(2025.12.16)
予防投与とタイミング(2025.12.14)
補充療法の限界と工夫(2025.08.19)
しっかり補充の誤解(2025.06.22)
副腎クリーゼの誤解(2025.06.10)
国内セミナーからのヒント
オンライン医療講演会(2025.12.21)
第14回市民公開講座(2025.12.14)
下垂体ミニレクチャー(2025.07.27)
第5回大阪下垂体セミナー(2025.03.14)
令和6年度市民公開講座(2025.02.08)
第13回市民公開講座(2024.12.15)
オンライン医療講演会(2024.12.08)
下垂体ミニレクチャー(2024.07.07)
下垂体の市民公開講座(2024.03.16)
ガイドラインの要点まとめ
ガイドラインの補足文献(2024.06.13)
ガイドライン2023年版(2024.03.19)
その他、欧米の論文や研究からのヒントもあわせて参考にしています。
論文・総説の記事一覧