Hint補充療法の注意点2026年版 必読
副腎皮質機能低下症は、体に必要なコルチゾールが十分に分泌できなくなる状態を指します。医学的には、コルチゾールの絶対的または相対的な欠乏状態と定義されています。副腎機能の状態には個人差があります。分泌機能がほとんど残っていないケースもあれば、分泌予備能がある程度残っているケースもあります。
 https://doi.org/10.57554/2024-0029
https://doi.org/10.57554/2024-0029
原因は大きく二つに分けられます。副腎そのものに原因がある「原発性」と、視床下部や下垂体に原因がある「続発性」です。臨床では、続発性の副腎皮質機能低下症の方が多いとされています。その原因として比較的よく見られるのが、長期間のステロイド使用後に、減量や中止の過程で副腎機能が抑えられてしまうケースだそうです。
補充量と副腎機能の関係
副腎皮質機能低下症の補充療法でも、必要以上のステロイド補充が長く続くとHPA軸が抑制される可能性があります。特に分泌予備能がある程度残っている場合は、補充量が多すぎる状態が続くことで、本来残っている副腎の働きが十分に発揮されなくなる可能性も考えられます。
実際には、症状への不安から補充量が増え続けてしまい、その結果として副腎機能の回復や維持が難しくなってしまうケースも指摘されています。言い換えると、補充の仕方によっては、本来残っている副腎機能をさらに抑えてしまい、自分でコルチゾールを作る力が弱くなってしまう可能性もあるということです。
なので、副腎皮質機能低下症では、こうしたHPA軸抑制をできるだけ避けながらホルモン補充を行っていくことが大切になります。「多ければ安心」という考え方ではなく、必要な量を見極めながら調整していくことが重要です。主治医と相談しながら、この病気について理解を深めていくことは、体調を安定させながら、副作用を予防していくうえでも大切なことだと思います。
コルチゾールの日内リズム
健康な人のコルチゾールには日内変動があり、朝に高く、夜に低くなるリズムがあります。補充療法では、この自然な変動にできるだけ近づけることが、体調を安定させる一つの目安になります。
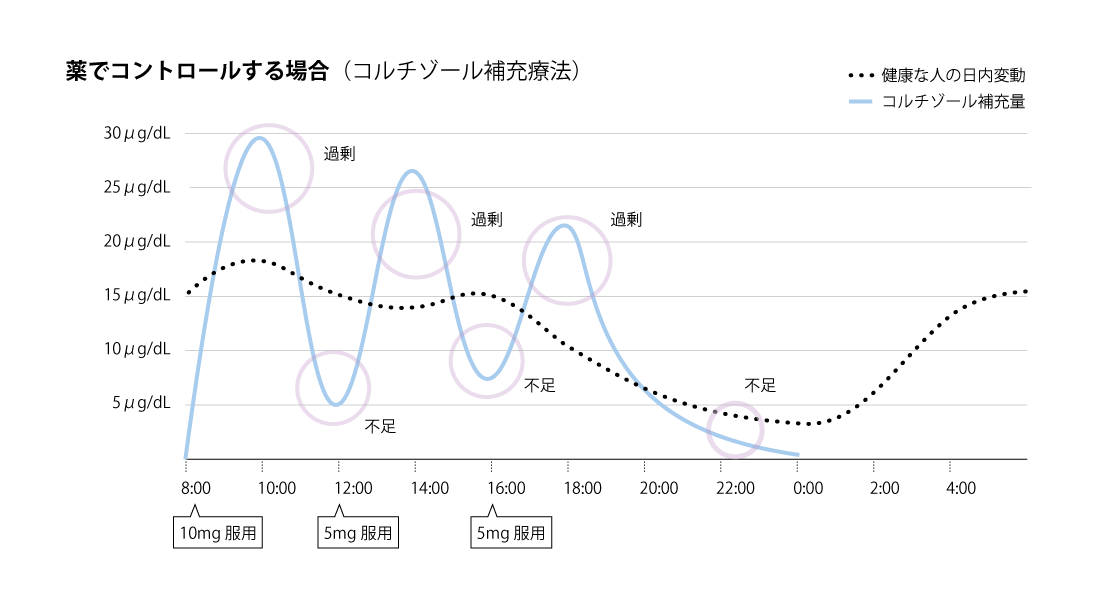
副腎皮質機能低下症では、補充量が多すぎても少なすぎても体調が崩れることがあります。しかも過剰と不足で似たような不調が出ることもあるため、補充量の調整は簡単ではありません。体調や生活リズムを見ながら、丁寧に調整していくことが大切になります。
ステロイドの種類と作用の違い
ステロイド薬にはいくつかの種類があり、それぞれ作用時間や強さ、体への影響が異なります。代表的なものとしては、ヒドロコルチゾン(コートリル®)、プレドニゾロン(プレドニン®)、デキサメタゾン(デカドロン®)、ベタメタゾン(リンデロン®)などがあります。
 https://doi.org/10.57554/2024-0029
https://doi.org/10.57554/2024-0029
| 分類 | 一般名(商品名例) | 等価投与量 (コートリル20mg換算) |
糖質作用 (抗炎症) |
鉱質作用 (塩分保持) |
作用時間 (目安) |
|---|---|---|---|---|---|
| 短時間作用型 | ヒドロコルチゾン (コートリル®) |
20mg | 1 | 1 | 8~12時間 |
| 中時間作用型 | プレドニゾロン (プレドニン®) |
5mg | 4 | 0.8 | 12~36時間 |
| メチルプレドニゾロン (メドロール®) |
4mg | 5 | 0.5 | ||
| 長時間作用型 | デキサメタゾン (デカドロン®) |
0.75mg | 25~30 | 0 | 36~54時間 |
| ベタメタゾン (リンデロン®) |
0.6mg | 0 |
ヒドロコルチゾンは作用時間が比較的短く、HPA軸への抑制が起こりにくい薬です。そのため、副腎皮質機能低下症のホルモン補充療法では基本となっています。一方でプレドニゾロンは作用時間がやや長く、電解質代謝への影響が比較的少ないため、炎症や自己免疫疾患など多くのステロイド治療で第一選択として使われることが多い薬です。
注意しておきたいのが、デキサメタゾンやベタメタゾンです。これらは鉱質コルチコイド作用がほとんどなく電解質への影響は少ない一方で、半減期が長く、HPA軸の抑制が強い薬とされています。そのため短期間の治療で使われることが多い薬です。
他科で使われるステロイドにも注意
ステロイドは多くの診療科で使われる薬でもあります。そのため、副腎皮質機能低下症の患者でも、別の病気の治療で普段使っている薬とは違うステロイドが処方される可能性があります。例えば、眼科や呼吸器科、耳鼻科、整形外科などを受診したときに、デキサメタゾンやベタメタゾンが使われることもあります。こうした薬は作用時間が長く、HPA軸の抑制も強いため、状況によっては副腎機能に影響する可能性があります。
私の場合は、副腎皮質機能低下症でも分泌予備能があるタイプで、この機能をできるだけ維持していくことが大事だと考えています。もしこの機能がさらに低下すると、体が自分で炎症を調整する力も弱くなってしまう可能性があります。その結果、さらにステロイド治療が必要になる状況を招いてしまう可能性もあります。
そのため、他の診療科を受診するときには、副腎皮質機能低下症であることと、分泌予備能をできるだけ守りながら治療を受けたいことを伝えるようにしています。そのうえで、別の治療の選択肢があるかどうかを相談することもあります。
吸入や外用のステロイドにも注意
もう一つ大事なのは、ステロイドは内服だけでなく、吸入薬や外用薬、点鼻薬などでも副腎機能に影響することがあるという点です。同じ論文には、ベタメタゾンの点鼻薬を使用していた患者で、ACTHとコルチゾールが一時的に低下していた症例が紹介されています。薬を数日中止すると値は正常に戻りましたが、使用量や頻度によってはHPA軸の抑制が長引き、医原性の副腎皮質機能低下症を引き起こす可能性もあるとされています。

 https://doi.org/10.57554/2024-0029
https://doi.org/10.57554/2024-0029
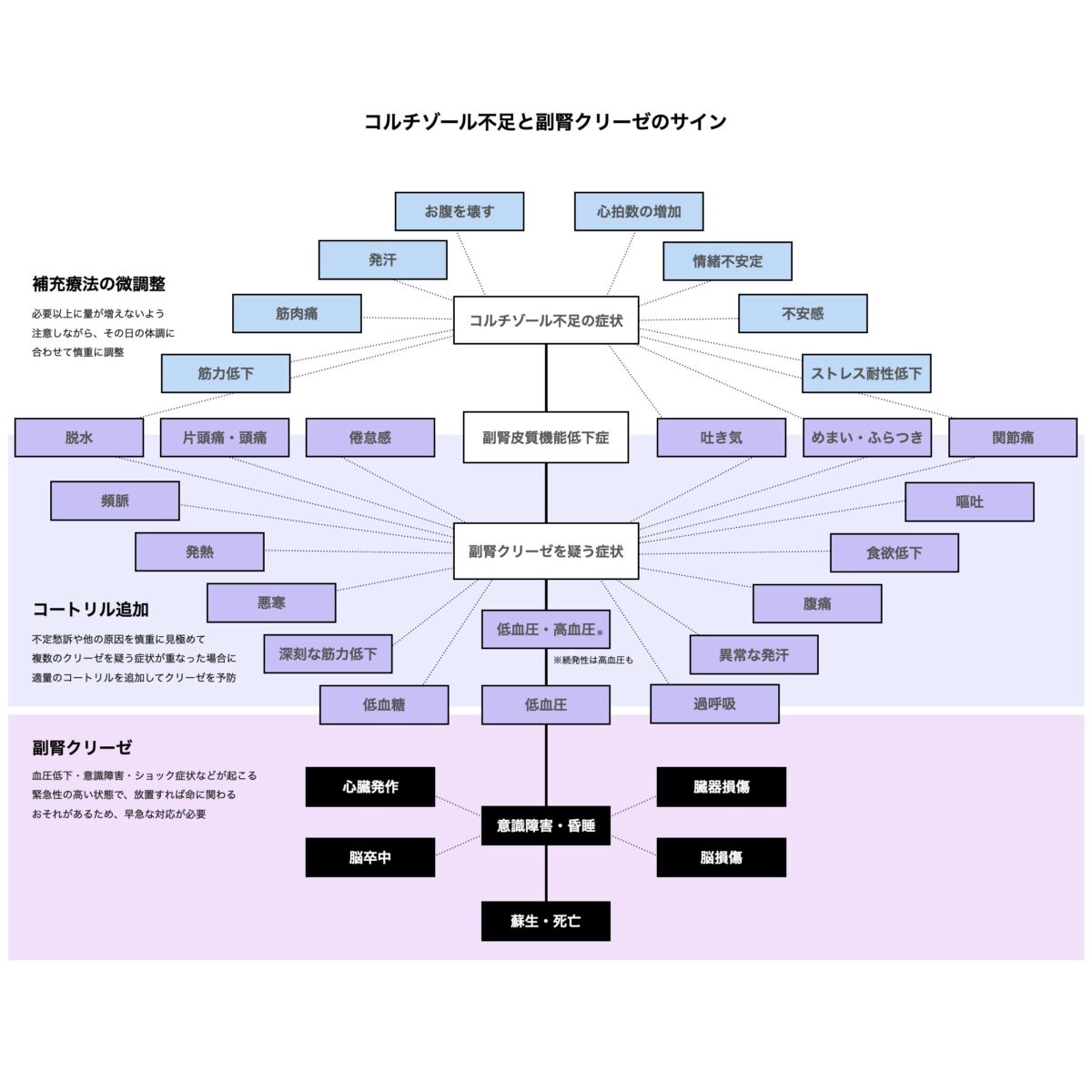
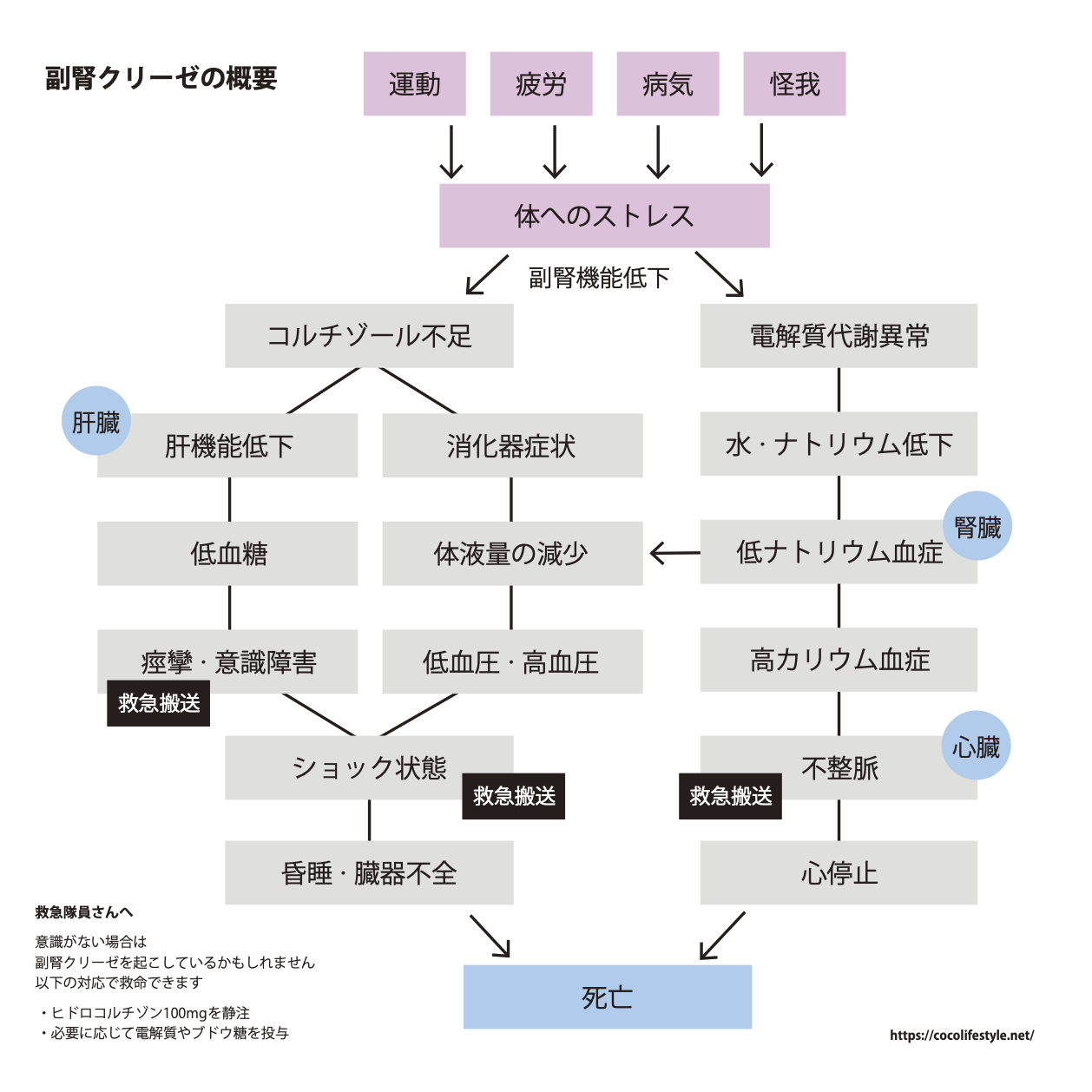
副腎クリーゼについて
副腎クリーゼについても触れておくと、実は明確な診断基準は確立していません。目安としては、ストレス下の血中コルチゾールが3〜5μg/dLであれば副腎不全を疑い、20μg/dL以上であれば副腎不全は否定的という目安があるそうです。
 https://doi.org/10.57554/2024-0029
https://doi.org/10.57554/2024-0029
私自身のシックデイの経験では、感染性胃腸炎のときに15.6μg/dL、インフルエンザやコロナに近いレベルの感染症のときに25.5μg/dLという値でした。どちらもコートリル10mgを服用した直後だったので、自発のコルチゾール分泌だけでは20μg/dLに届いていなかった可能性もあるのかもしれません。後者では低ナトリウム血症もあり、念の為に入院になりました。
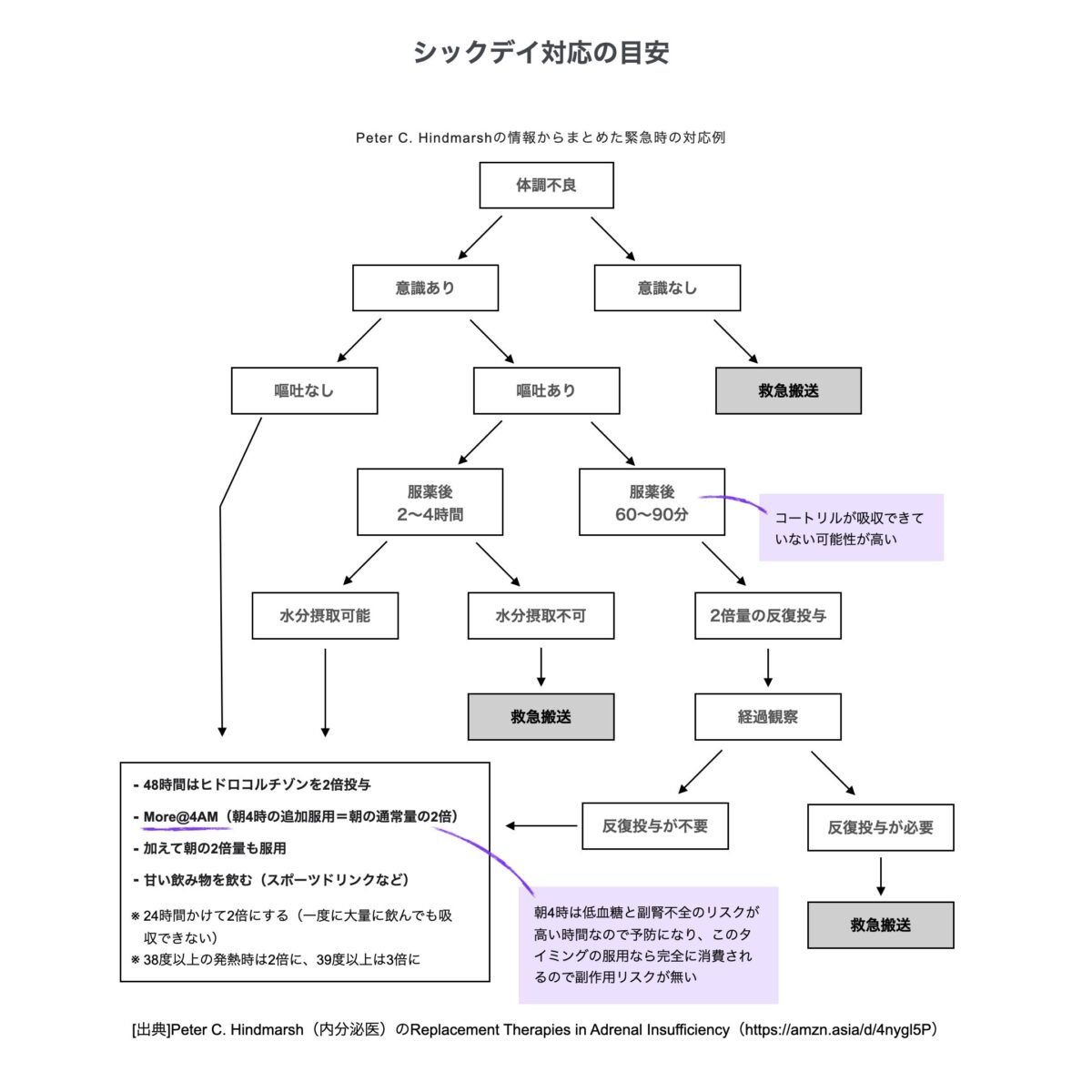
副腎クリーゼの判断と対応の目安
海外の資料や総説を参考にしながら、私自身が判断の目安として整理している図を共有します。
医療機関ごとに対応は異なる場合がありますが、日常のセルフチェックやシックデイの判断を考えるときの参考になればと思います。
- 副腎クリーゼのサイン
- 副腎クリーゼの概要
- シックデイ対応の目安
副腎クリーゼの定義
副腎クリーゼという言葉は、一部の患者の間では「強いコルチゾール不足」といった意味で、日常的に使われることもありますが、医学的には血圧低下や循環不全を伴う命に関わる急性状態を指す言葉です。この定義を混同してしまうと、医師や医療機関とのコミュニケーションがうまくいかなくなってしまうことがあります。(参考:副腎クリーゼの誤解)
正しい知識を身につけておくこと、そして医師と連携を取りやすい関係をつくっておくことは、本当に副腎クリーゼが起きたときに困らない環境を整えることにもつながると思います。
ステロイドカバーについて
副腎皮質機能低下症では、ストレス時に「ステロイドカバー」と呼ばれる増量を行うことがあります。軽いストレスではヒドロコルチゾン30〜50mg/日、中等度では50〜75mg/日、高ストレスでは100〜150mg/日程度が目安とされています。ただし、この量にも完全に確立した指針があるわけではなく、臨床経験に基づいて調整されている部分も多いようです。
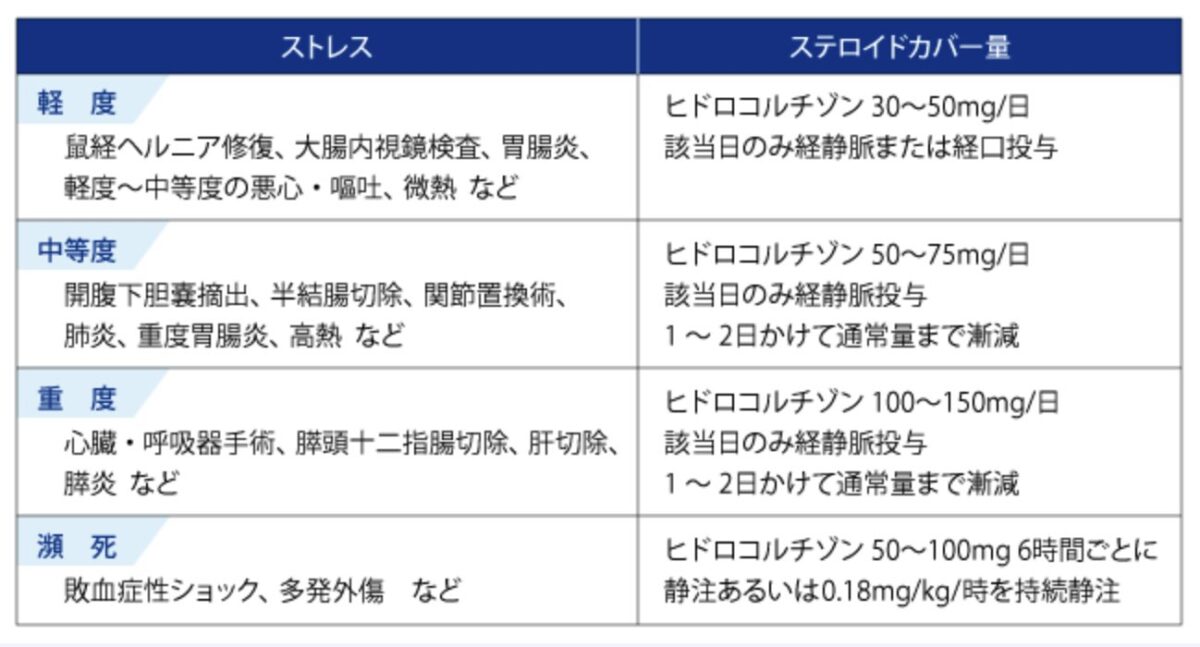 https://doi.org/10.57554/2024-0029
https://doi.org/10.57554/2024-0029
カバーする量は、分泌予備能がどの程度残っているかや、併発している病気、普段の補充量などによって変わることがあります。そのため、自分の場合はどの程度の増量が必要になるのか、あらかじめ主治医と確認しておくと安心だと思います。
私の場合は、経口のコートリルは最大でも35mgまでという指示を受けています。それ以上の量が必要そうなときは病院に連絡すること、また消化器の状態が悪く薬が吸収できていない可能性がある場合は、救急外来を受診して点滴でソルコーテフを使用するように言われていました。
補充療法を続けるうえで大切なこと
副腎皮質機能低下症の補充療法では、「多ければ安心」という考え方ではなく、必要な量を見極めながら調整していくことが大切になります。感染症や強いストレスがかかったシックデイでは一時的に増量が必要になることもありますが、日常生活ではできるだけ過不足のない状態、いわばプラマイゼロに近い状態を保つことが体調を安定させる目安になると言われています。
また、シックデイのような状態をできるだけ日常で起こさないようにすることも大事だと感じています。そのためには、自分の体調の変化や生活のパターンを振り返れるようにしておくことも役立ちました。食べたものや飲んだもの、睡眠の質、活動量、体調が崩れたきっかけなどを記録していくことで、自分にとってのトリガーが少しずつ見えてくることもありました。
こうした自己管理を続けていくことが、過剰な「追いコートリル」の予防、副腎クリーゼの予防につながることもあります。また、別の病気の治療などでコートリル以外のステロイドが使われる場面にも注意しておくことは、補充療法を続けていくうえで大事なポイントだと思っています。
出典
ステロイド薬の使い分けとステロイドカバー(J Pract Diabetes Endocrinol. 2024; 2(2): 0029.)
https://doi.org/10.57554/2024-0029
副腎皮質機能低下症のメカニズムに関する情報は「Note」へ、補充療法のヒントは「Hint」へ、その他の情報は「Misc」へ、メッセージ経由でいただいた質問の一部は「FAQ」にまとめています。読んでくださった方が、自分なりの工夫を見つけるヒントになればうれしいです。
※体験をもとに整理した内容であり、医学的助言を目的としたものではありません。医療に関する判断を行う際は、必ず医師にご相談ください。